Depuis le début de l’année 2024, 15 132 cas de variole ont été confirmés en Afrique. Parmi les pays touchés, il y a le Bénin, le Burundi, le Cameroun, le Congo, le Ghana, le Liberia, le Nigeria, le Rwanda, la République démocratique du Congo, l’Afrique du Sud, l’Ouganda et le Kenya.
Le Centre africain de contrôle et de prévention des maladies, alerté par la recrudescence des cas de variole sur le continent, a pris une mesure sans précédent en déclarant que l’épidémie qui sévit dans les pays africains constituait une urgence continentale. Un jour plus tard, l’OMS a déclaré que l’épidémie constituait une urgence sanitaire mondiale.
Ces mesures interviennent après qu’une souche virulente de la maladie s’est rapidement propagée dans 16 pays et que six nouveaux pays aient été touchés en 10 jours. La virologue Cheryl Walter expose quelques-unes des raisons pour lesquelles les épidémies de variole sont si inquiétantes.
Une souche de variole mpox plus inquiétante que l’autre
Le mpox [le nouveau nom de la variole du singe, NLDR] est une espèce de virus de la variole, comme la variole et la variole des vaches, qui se caractérise par une éruption cutanée suivie de bosses qui apparaissent sur la peau. Dans le cas du mpox, les bosses se remplissent de liquide et finissent par se recouvrir d’une croûte.
Comme nous l’avons appris avec des maladies telles que le COVID-19, les virus changent génétiquement et mutent assez rapidement.
Le mpox n’est pas différent, bien que les virus de la variole mutent généralement beaucoup plus lentement que d’autres virus, tels que le VIH. Le VIH change environ toutes les trois fois qu’un virus se réplique.
Il existe deux souches de mpox : le clade I et le clade II. Comparez-les aux deux grandes branches d’un arbre.
Jusqu’à il y a cinq ou six ans, ces clades n’étaient pas très diversifiés.
Quelque chose a changé. Ces branches grandissent et leurs feuilles deviennent plus nombreuses. En fait, nous avons de nouveaux sous-clades pour les clades I et II, ce qui signifie que deux nouvelles branches sont apparues.
Le clade II est beaucoup moins dangereux, avec un taux de létalité d’environ 0,1 %. En d’autres termes, environ une personne sur mille en meurt.
Aujourd’hui, les scientifiques constatent des milliers de cas de clade I dans 16 pays d’Afrique, avec un taux de létalité de 3 à 4 %. Cela signifie que trois ou quatre personnes sur cent meurent. De nombreux cas concernent des enfants.
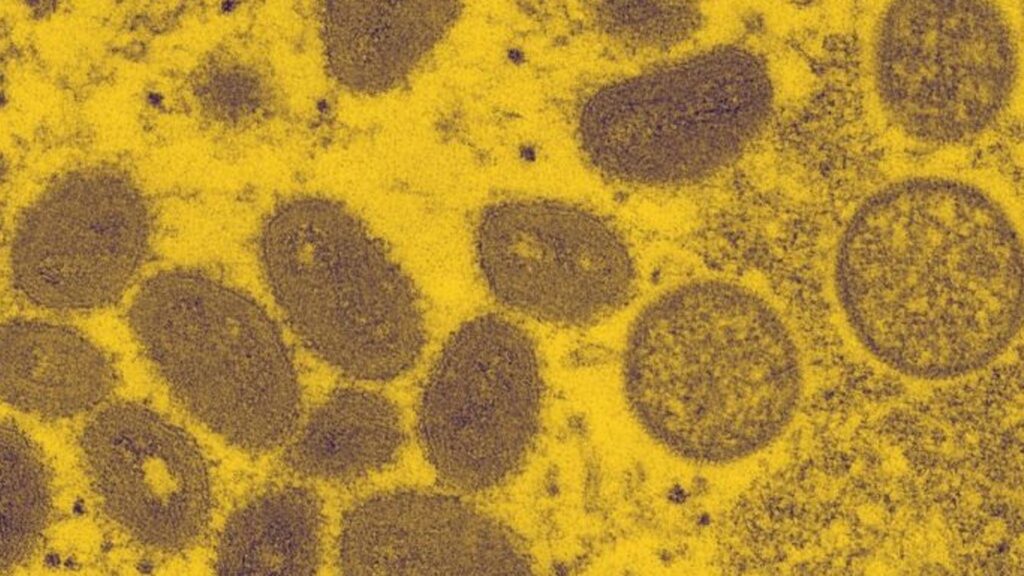
Reprenons le COVID-19 à titre de comparaison. Il a été déclaré une urgence sanitaire publique de portée internationale du 30 janvier 2020 au 31 décembre 2021, avec un taux de létalité estimé à 1,2 %.
Le mpox est un virus relativement peu étudié. Jusqu’à récemment, il n’y avait qu’une poignée de cas confirmés chaque année. Il se manifestait principalement dans les forêts tropicales humides d’Afrique centrale et de l’Ouest. Le virus a eu très peu d’occasions de s’adapter à un hôte humain.
Nous ne savons pas si les changements génétiques facilitent la propagation de ces virus et si les variantes en circulation sont plus dangereuses.
Nous savons que le virus évolue et qu’il circule parmi un grand nombre de personnes. Les virus ne peuvent muter que lorsqu’ils passent par un hôte tel que l’homme.
Plus il touche de personnes, plus il a la possibilité de changer et de devenir potentiellement plus virulent ou plus transmissible.
Or, ce virus passe par un grand nombre de personnes, ce qui multiplie les occasions de le faire.
Comment la maladie du mpox se propage-t-elle ?
Le virus se propage par contact, notamment par le partage d’ustensiles, d’assiettes, de serviettes et de literie.
Les femmes et les enfants sont touchés de manière disproportionnée par le contact peau à peau, car ils sont proches les uns des autres tous les jours. Les enfants, par exemple, jouent ensemble dans les écoles et les crèches, manipulent des objets et se touchent fréquemment.
Les virus se propagent également facilement lorsque les gens vivent dans des zones densément peuplées et à faibles revenus où les personnes ne peuvent pas s’isoler en raison des activités économiques.
Deux des autres raisons pour lesquelles la variole se propage rapidement sont la période d’incubation plus longue et les symptômes vagues.
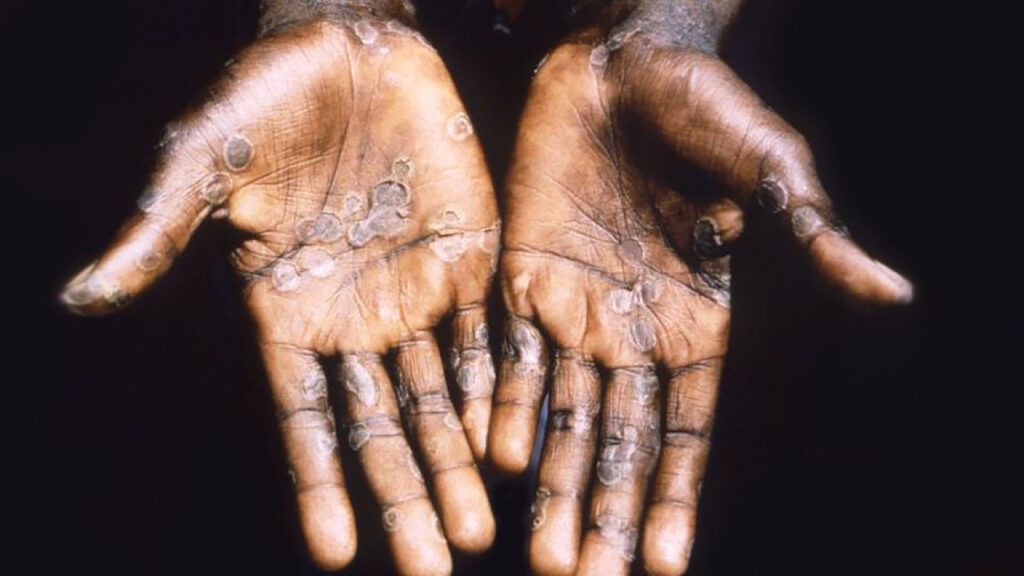
La période d’incubation varie de cinq à 21 jours. Une personne peut être infectée par la variole pendant cette période et se rendre dans un autre pays pour transmettre la maladie à d’autres personnes.
Les premiers symptômes sont vagues et comprennent un gonflement des glandes, de la fièvre et une sensation d’épuisement. On estime que 10 % des personnes infectées par la variole sont asymptomatiques.
Ce n’est que lorsque l’éruption cutanée apparaît que l’on peut se rendre compte qu’il ne s’agit pas d’un rhume, d’une grippe ou du COVID-19.
En outre, lorsque les enfants présentent ces éruptions, ils peuvent être confondus avec la varicelle ou l’une des autres maladies infectieuses de l’enfance.
Quelles sont les mesures d’urgence à mettre en place pour éviter que l’épidémie ne se transforme en pandémie ?
Les agences sanitaires africaines qui tentent d’endiguer le virus se heurtent à plusieurs obstacles.
Il y a peu de ressources pour lutter contre cette maladie et la pénurie de vaccins est un problème majeur. Le Centre africain de contrôle des maladies estime que les pays africains ne disposent que de 200 000 doses, alors que la demande est d’au moins 10 millions.
Cependant, il y a encore beaucoup à faire.
Tests : C’est l’outil numéro un dans cette lutte. Nous devons savoir où se trouvent ces cas et qui, au sein de la communauté, est touché par la variole. Nous devons également utiliser ces données pour retracer les contacts. Nous pouvons le faire grâce à des tests simples de flux latéral – utilisant un écouvillon du nez et/ou de la gorge – qui peuvent être effectués dans la communauté et qui donnent des résultats en 30 minutes.
Communication : Lors de la précédente épidémie mondiale, de nombreuses communications étaient destinées aux travailleurs du sexe et aux hommes ayant des relations sexuelles avec d’autres hommes. Par conséquent, les gens ont pu penser qu’il s’agissait uniquement d’une maladie sexuellement transmissible. Ce n’est pas le cas.
Aujourd’hui, les femmes et les enfants contractent le virus, et les communautés doivent donc être informées des symptômes à surveiller et des mesures à prendre.
Vaccination: Le mpox étant très proche de la variole, nous pouvons utiliser le vaccin contre cette dernière. Cependant, les stocks sont limités et nous ne pouvons pas fabriquer des vaccins antivarioliques assez rapidement. L’OMS a lancé un appel aux candidats vaccins pour une approbation et une distribution rapides.
Ces mesures et d’autres doivent être prises d’urgence pour contenir et maîtriser l’épidémie avant qu’elle ne devienne une pandémie mondiale.

Cheryl Walter, Senior Lecturer in Biomedical Science, University of Hull
Cet article est republié à partir de The Conversation sous licence Creative Commons. Lire l’article original.
+ rapide, + pratique, + exclusif
Zéro publicité, fonctions avancées de lecture, articles résumés par l'I.A, contenus exclusifs et plus encore.
Découvrez les nombreux avantages de Numerama+.
Vous avez lu 0 articles sur Numerama ce mois-ci
Tout le monde n'a pas les moyens de payer pour l'information.
C'est pourquoi nous maintenons notre journalisme ouvert à tous.
Mais si vous le pouvez,
voici trois bonnes raisons de soutenir notre travail :
- 1 Numerama+ contribue à offrir une expérience gratuite à tous les lecteurs de Numerama.
- 2 Vous profiterez d'une lecture sans publicité, de nombreuses fonctions avancées de lecture et des contenus exclusifs.
- 3 Aider Numerama dans sa mission : comprendre le présent pour anticiper l'avenir.
Si vous croyez en un web gratuit et à une information de qualité accessible au plus grand nombre, rejoignez Numerama+.
Toute l'actu tech en un clin d'œil
Ajoutez Numerama à votre écran d'accueil et restez connectés au futur !

Marre des réseaux sociaux ? Rejoignez la communauté Numerama sur WhatsApp !